Komplexe Herausforderungen und biologische Lösungsansätze
Digitale Lösungen in der Implantologie
Ein Beitrag von Dr. Detlef Hildebrand
Für die orale Implantologie waren das digitale Volumentomogramm (DVT) und die damit verknüpfte Diagnostik ein Meilenstein. Die sich daraus ergebenden Möglichkeiten zur 3D-Diagnostik, gepaart mit sogenannten Planungstools, sind unverzichtbare elementare Bausteine im Konzept für eine prothetisch-orientierte Planung und Umsetzung mittels Chirurgie und Implantologie.
Digitale Medien halten massiv Einzug in die dentale Welt. Moderne Technologien wie die digitale Volumentomografie (DVT) und die 3D-Diagnostik ermöglichen eine individuelle Planung, sind auf das prothetische Ziel ausgerichtet und heute aus dem Praxisalltag nicht mehr wegzudenken. Wir Zahnärzte können somit sehr vorausschauend und nachhaltig arbeiten und unseren Patienten die bestmögliche, aber auch schnellstmögliche Therapieoption anbieten; denn Patienten sollten niemals einen zahnlosen Zustand erleben müssen.
Insbesondere für Patienten mit Zahnarzt-Phobie ist ein derartiger Ansatz ein angenehmer und gangbarer Weg, in dessen Verlauf sehr viel Arbeit vorab planerisch erledigt und prothetisch im Vorfeld eine Sofortversorgung hergestellt werden kann.
Nachfolgend werden das Behandlungsprozedere dokumentiert und die dafür notwendigen Schritte erklärt:
Die klassische Versorgung von teil- und unbezahnten Patienten mit dentalen Implantaten gehört heute zur Standard-Versorgung einer jeden Zahnarztpraxis. Gemäß den herkömmlichen Konzepten waren Implantate lange mit Einheilzeiten von drei bis sechs Monaten verbunden. Das empfanden die Patienten als eine beträchtliche Wartezeit, in der sie in der Regel mit Interims- oder Immediate-Ersatz nur leidlich provisorisch versorgt waren.
Vor allem aufgrund moderner Implantatsysteme und der Einbeziehung digitaler Medien in die neueren implantologischen Konzepte gelang es, Patienten mithilfe von Sofortversorgungskonzepten, dem sogenannten Immediate Loading, schneller Abhilfe zu schaffen. Damit gelang es, Patienten unkompliziert und zeitnah mit festsitzenden Rehabilitationen auszustatten.
Nachfolgend werden die Voraussetzungen für einen derartigen Workflow skizziert und die wichtigen Details und Instrumente beispielhaft an unserem digitalen Workflow aufgezeigt.
Beginnend mit der initialen Patientenaufnahme, der Dokumentation (Anamnese und Aufklärung) startet unsere Patientenvorbereitung mit der Analyse aller klinischen, radiologischen und dentalen Parameter. Dafür wird die 2D-Röntgendiagnostik (Zahnfilm und OPG) zur Basisdokumentation herangezogen. Intraorale Scans – früher waren das Alginat-Abformungen – zur Situationsdarstellung der dentalen Ausgangsbefundung sind als Basis für alle weiteren digitalen Behandlungsschritte unverzichtbar.
Nach der umfassenden Analyse aller klinischen Daten, beginnt die 3D-Analyse: mithilfe eines digitalen Volumentomogramms (DVT) und den daraus generierten DICOM-Daten können diese Daten nun mit den STL-Files der IOS-Daten und dem im Labor digital erstellten Wax-up/Set-up zusammengeführt werden, das sogenannte matchen. Hieraus ergeben sich in den 3D-Planungstools – wie der Planungssoftware zur präzisen präoperativen 3D-Planung – Lösungswege für die präzise prothetische Positionierung der Implantate, der Abutments und der späteren (Sofort-)Rekonstruktionen.
Digitale Unterstützung in der zahnärztlichen Praxis
Diese Abläufe sind bei jedem Patienten für eine umfassende Planung und für die Realisierung der Versorgung essenziell (Abb. 1). Verzichten wir beispielsweise auf die initiale Analyse oder lassen einen der anderen klinisch wichtigen Schritte im Vorfeld weg, verlieren wir die Vorhersagbarkeit und die Präzision und müssten intraoperativ mit unnötigen Problemen rechnen.
Gerade heute erleben wir immer wieder auch junge Patienten, die uns aufgrund ihrer extrem schlechten psycho-emotionalen Situation vor große Probleme stellen. Meistens geht eine jahrelange Leidenszeit dem Verfall der oralen Gesundheit voraus und bringt dann eine sehr indifferente und desaströse Ausgangssituation verbunden mit einem hohen Leidensdruck mit sich. Diesen Patienten kann man sehr häufig nur mit einer schnellen Lösung beziehungsweise Umsetzung ihrer komplexen Problemstellungen helfen.
Hierzu nehmen wir dann in den meisten Fällen die Unterstützung eines Anästhesistenteams in Anspruch, damit wir diese umfassenden Sanierungen in Ruhe und für die Patienten ohne Stress und Anspannung durchführen können.
Umso wichtiger ist es, dass wir dafür die Planung perfektionieren und optimal vorbereitet in derartige Situationen gehen. Neben der 2D-/3D-Diagnostik ist die Implementierung aller planungsrelevanten Punkte in die Umsetzungsprozesskette ungemein wichtig.
Patienten-Evaluation und -Bedürfnisse
Bei der Betrachtung aller klinischen Konzepte zur Planung und prothetische Versorgung unserer Implantate unterscheiden wir grundsätzlich zwei Gruppen:
- die festsitzenden und
- die abnehmbaren Versorgungsarten.
Während bei den abnehmbaren Varianten die Hybridversorgungen und die Steg- beziehungsweise Teleskop-Rehabilitationen mehrheitlich einem älteren Patientenklientel vorbehalten bleibt, treffen wir bei einem erheblichen Teil der festsitzenden Varianten auf ein mehr oder weniger stark reduziertes Knochenangebot.
Auch ist aufgrund einer zunehmend älteren Patientenpopulation die Prognose zur Compliance, und damit für die Nachhaltigkeit einer festsitzenden Versorgung auf Implantaten, ein wichtiger Aspekt.
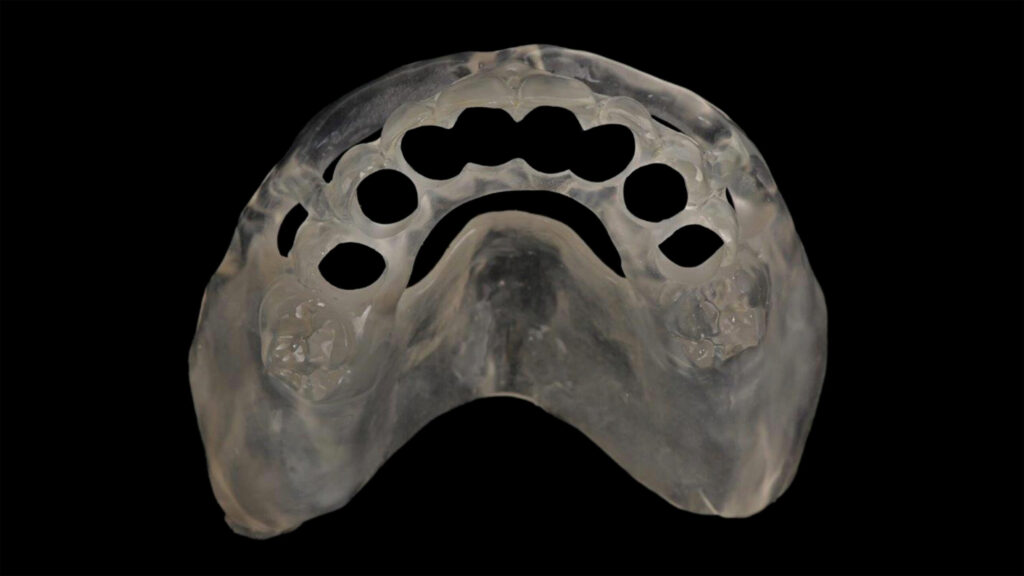
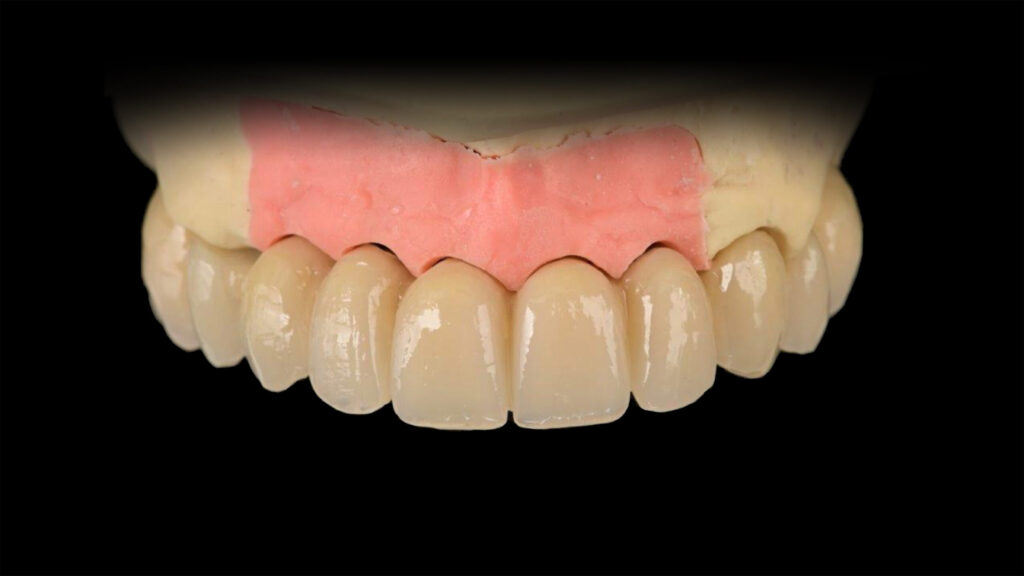
Oberstes Ziel einer oralen Implantat-Rekonstruktion muss es sein, alles dafür zu tun, eine stabile und prothetisch korrekt ausgeformte periimplantäre Weichgewebesituation zu generieren. Ohne ein erfolgreich durchgeführtes Weichgewebe-management wird es keine langzeitstabilen periimplantär gesunden Verhältnisse geben (Abb. 2 und 3). Dieses Ziel ist unabdingbar [3].
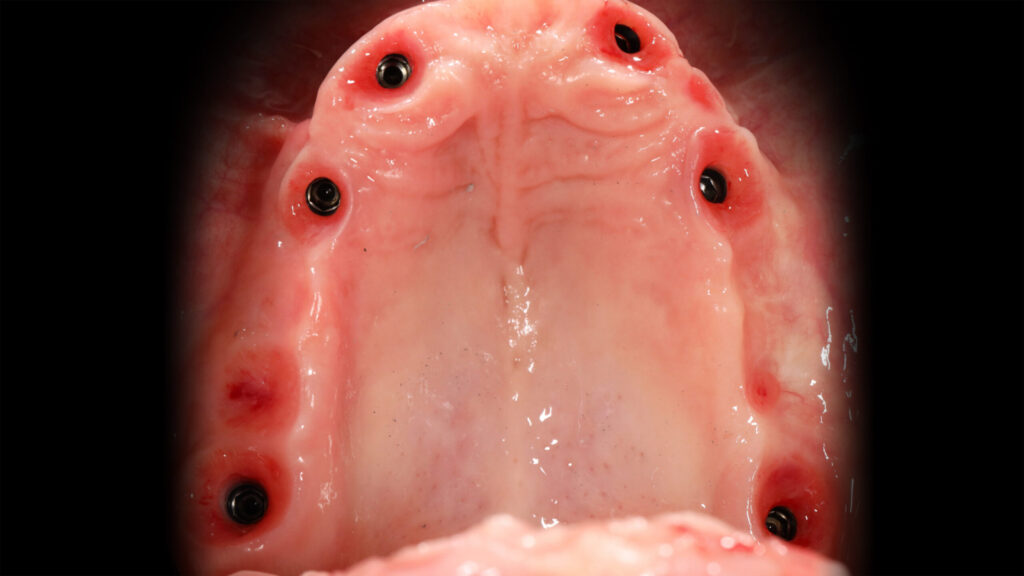
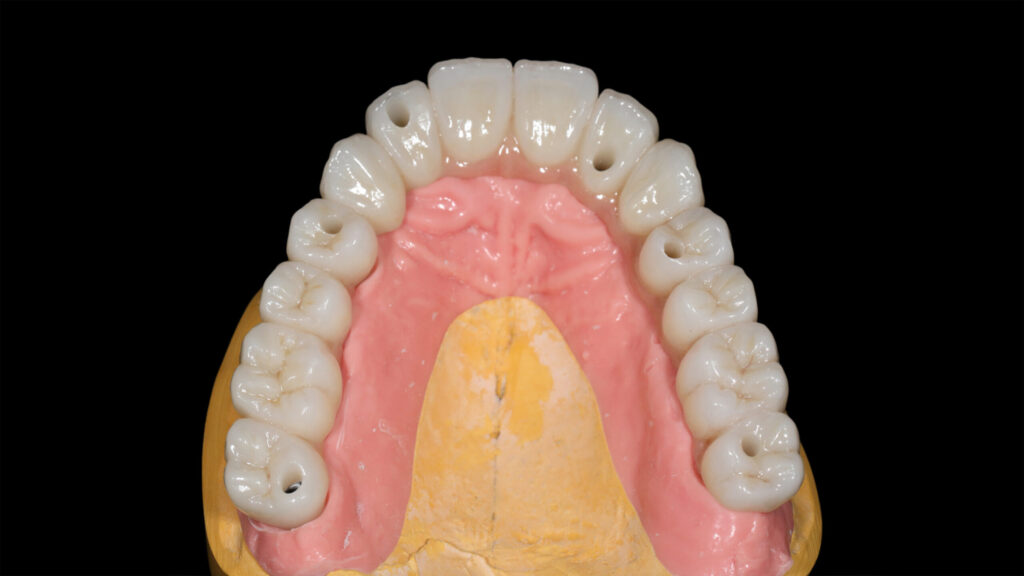
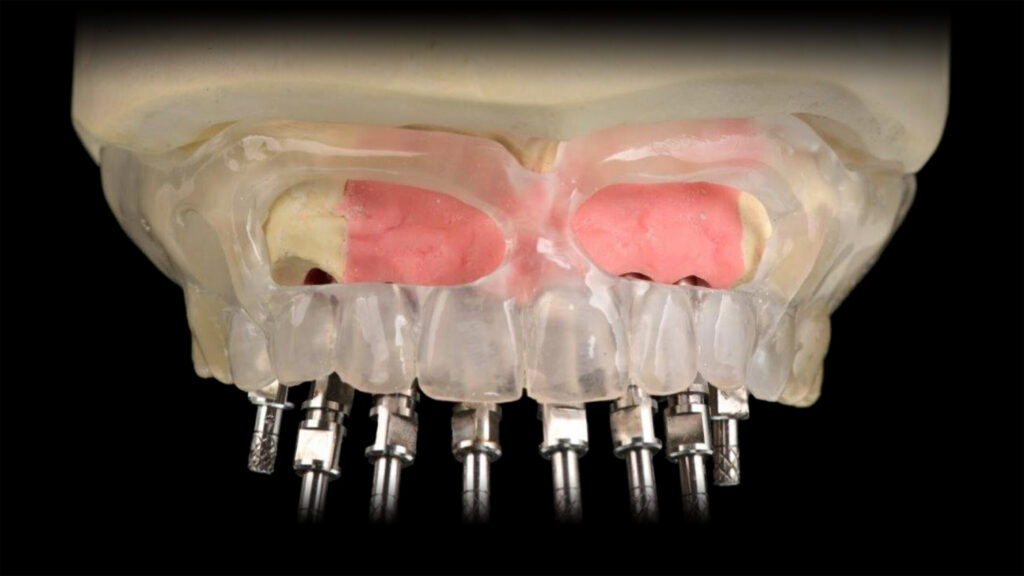
Planung komplexer Rehabiltationen
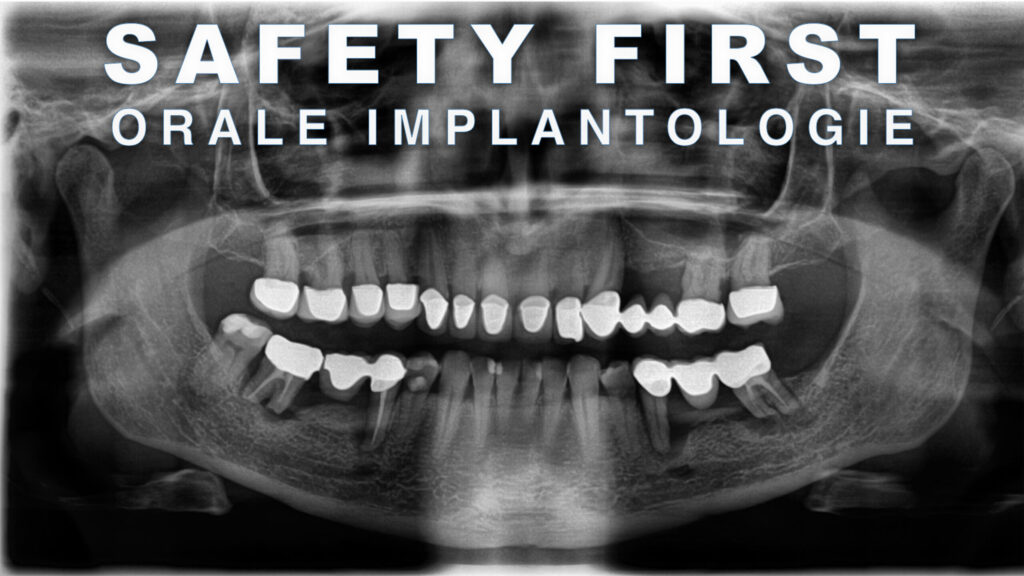
Gerade bei der Planung prospektiv zahnloser Patienten – also solcher Patienten, die noch mit einer insuffizienten Restbezahnung in die Praxis kommen – gilt der Grundsatz: Sämtliche Parameter müssen evaluiert, diskutiert und konstruiert werden. In diesen Fällen müssen dann, neben den bekannten Planungsaspekten wie den hart- und weichgewebigen Bedingungen, auch die notwendigen Extraktionen und deren Sofortimplantationen ausführlich gewürdigt werden.
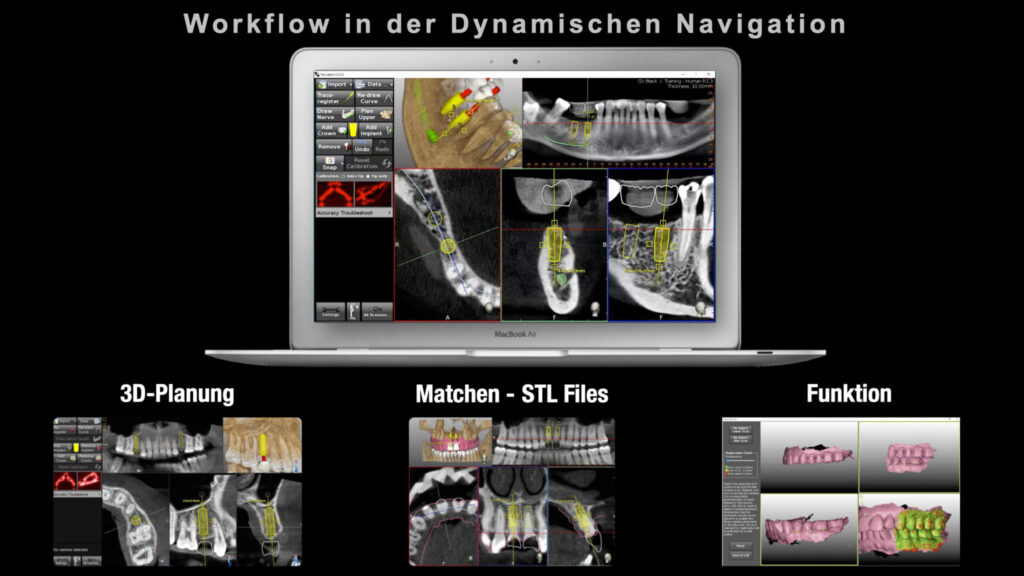
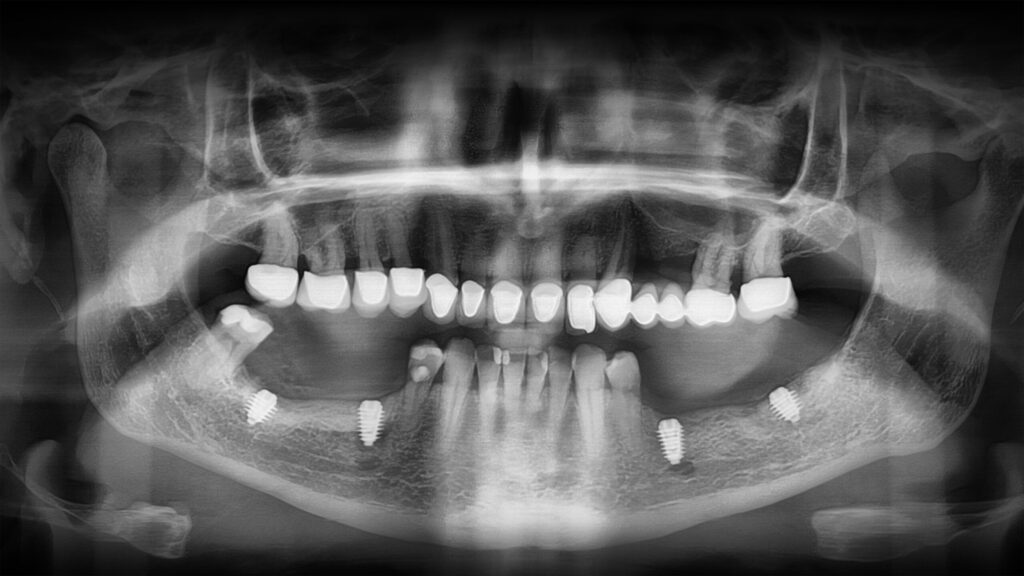
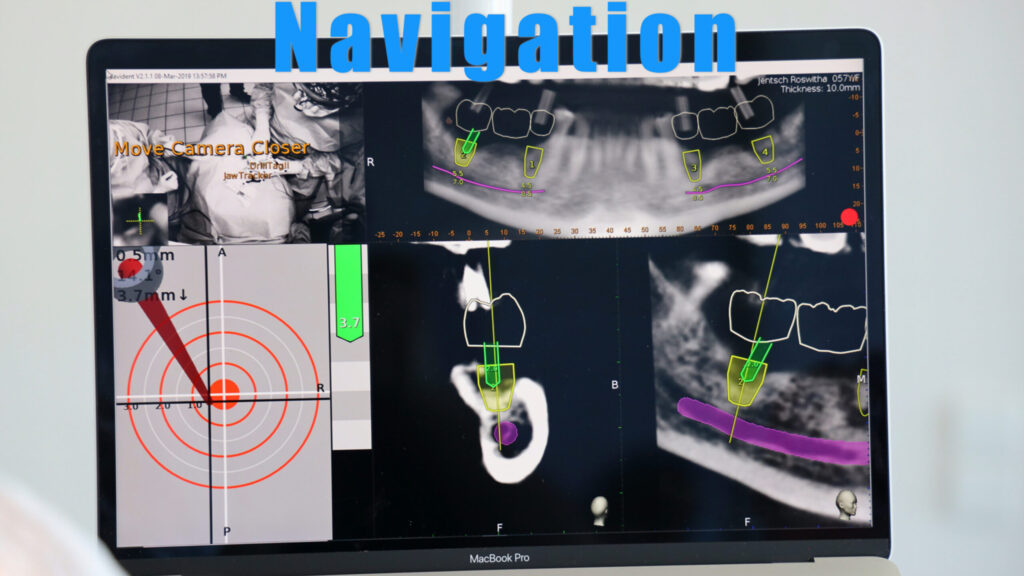
Auf den Abbildungen 4 bis 6 erkennt man, wie die komplexe Versorgung einer Patientensituation im Vorfeld einer Extraktion und Rehabilitation mit Implantaten geplant und für die operative Umsetzung vorbereitet wird. Für die chirurgische Umsetzung bedarf es der Assistenz mittels einer Guide-Schablone oder der Zuhilfenahme eines dynamischen Navigationsgerätes: So werden chirurgische Fehler und Komplikationen vermieden und die Vorhersagbarkeit wird deutlich erhöht.
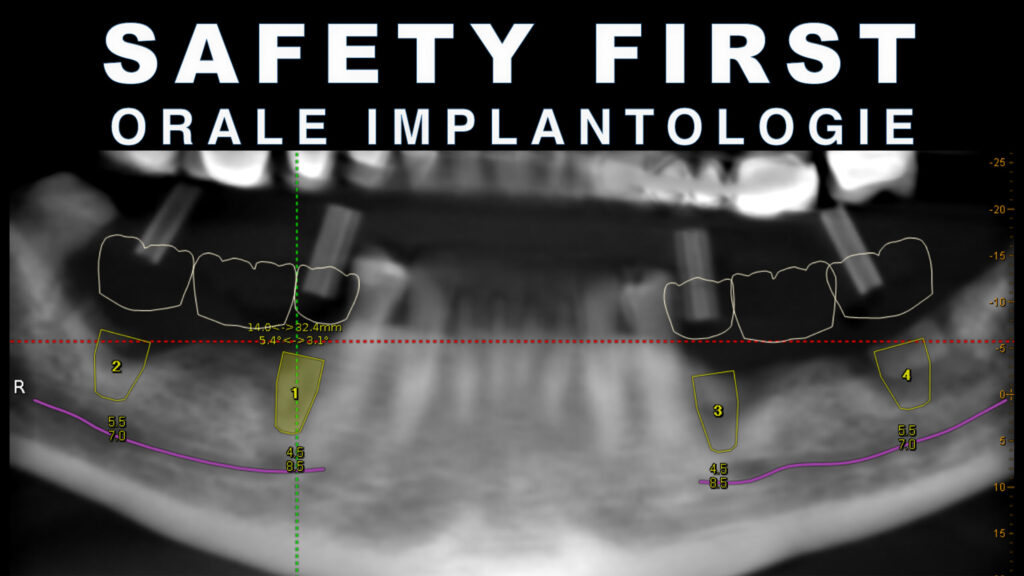
Grundlage für den Einsatz dieser Hilfselemente ist eine patientenbasierte, auf den 3D-Daten und den klinischen Intraoralscans (generiert als DICOM- und STL-Daten) beruhende 3D-Planung (Abb. 7). In dieser Software werden sämtliche planungsrelevanten Befunde aufbereitet, mit den klinischen und prothetischen Befunden „gematcht“ und anschaulich als 3D-Position des prospektiven Implantats gespeichert (Abb. 8). Da diese Software universell verwendbar ist, kann sie für jedes marktübliche Implantatsystem zu Hilfe genommen werden. Gerade diese Systemunabhängigkeit macht es für den Anwender leicht, da er für unterschiedliche Implantatsysteme in seiner Praxis nur eine Planungssoftware erlernen und beherrschen muss.


Implantatsysteme: Update moderner Konfigurationen
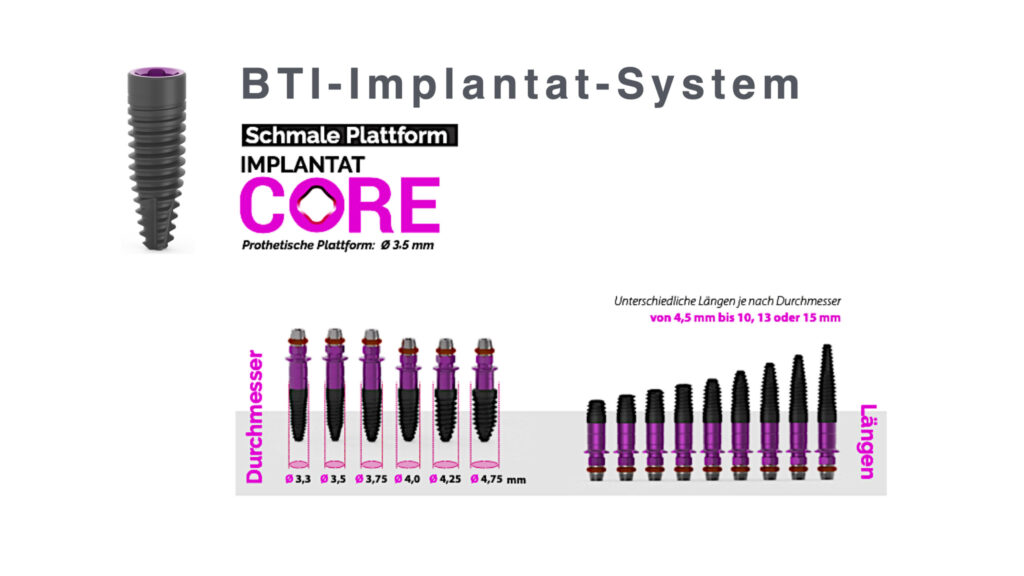
Heute verfügen moderne Implantatsysteme über eine ungeheure Varianz an Durchmessern und eine hohe Vielfalt an Längen. So ist beispielsweise das Core-System (BTI) [5] auch in sehr kurzen Implantat-Längen (ab 4,5 mm) erhältlich und schafft mit diesen neuen längenreduzierten Implantat-Anwendungen neue Perspektiven für die zahnärztliche Implantologie (Abb. 9). Waren früher ausschließlich lange (> 10 mm) Implantate populär, so zeigen zahlreiche Studien die hervorragenden Ergebnisse auch oder besonders kurzer (8,5–6,5 mm) bis sehr kurzer (5,5–4,5 mm) Implantate. Hier haben sich die klinischen Konzepte an die neuen Möglichkeiten moderner Implantat-Systeme angepasst. Somit ist es klinisch weitaus einfacher, zum Beispiel im resorbierten atrophen Unterkiefer, Implantate parallel zu planen und einzusetzen, ohne dass es zu einer Gefährdung des Nervs kommt.
Anhand eines klinischen Falls (Abb. 10 bis 17) wird die perfekte Symbiose aus exakter Planung und präziser Umsetzung im Unterkiefer-Seitenzahnbereich beispielhaft angeführt. Die Oralchirurgin wollte diesen Fall eigentlich sehr gerne selbst lösen und chirurgisch implantieren, was aber aufgrund ihres ungeeigneten Implantat-Systems nicht zu bewerkstelligen war. Hier war es notwendig mit 5,5 mm und 6,5 mm kurzen Implantaten zu implantieren, um die Gefahr einer Nervverletzung auszuschließen.




Schlussfolgerung und klinische Erfahrung
Um zukünftig auf (fast) alle Fragestellungen in der Implantologie eine chirurgische und prothetische Lösung bereit zu haben, benötigen wir eine universell anwendbare Implantatplanungssoftware, die perfekt mit unserer digitalen Behandlungskette harmoniert (Abb. 18) [7]. Die digitalen Medien schaffen bei richtiger Anwendung viel Vertrauen und Komfort, gerade für die statische und/oder dynamische Navigation. Hier erreichen wir mit diesen Methoden einen sehr hohen Grad an Vorhersagbarkeit, Komplikationsfreiheit und Umsetzbarkeit. Um für den Patienten eine minimalinvasive Vorgehensweise zu wählen, sind 3D-Planungsdaten und eine statische oder dynamische Navigation Pflicht [6]. Diese Herangehensweise, gepaart mit weiteren schonenden Verfahren für eine schmerzarme und maximal regenerative OP, zum Beispiel mittels PRGF-Verfahren (BTI) [2] (siehe Abb. 17) [1, 4], bewirkt für den Patienten ein hervorragendes OP-Ergebnis: vorhersagbar, sicher, minimalinvasiv und schmerzarm!
Ausblick: Dahin geht der Weg
Die Digitalisierung hat ihren Siegeszug auch in der Zahnheilkunde angetreten. Dieser wird auch durch Künstliche Intelligenz (KI) nicht mehr aufzuhalten sein. Gelingt es, diese Techniken vernünftig prä- und intraoperativ zum Einsatz zu bringen, wird die gesamte Implantologie an Zuverlässigkeit und Vorhersagbarkeit, aber auch an Nachhaltigkeit gewinnen. Das ist im Interesse der Zahnärzteschaft und unserer Patienten.
Vita
Dr. Detlef Hildebrand ist ausgebildeter Zahnarzt, Implantologe und Zahntechniker. Sein Studium der Zahnmedizin absolvierte er an der Zahnklinik der Universität in Freiburg im Breisgau, wo er weitere sechs Jahre in seine Spezialisierung in dentaler Implantologie und Prothetik intensivierte. Danach wechselte er an die Charitè (Uniklinik Berlin), wo er in der Klinik für MKG-Chirurgie seine chirurgische Aus- und Weiterbildung vorantrieb. Seit 1998 ist er in eigener Schwerpunkt-Praxis in Berlin niedergelassen. Seine Tätigkeitsschwerpunkte sind die orale Implantologie und dentale Ästhetik, unter besonderer Berücksichtigung der digitalen Medien, insbesondere auch der Navigation und Robotik. Als Referent und Kursleiter ist er national und international geschätzt. Seit 2005 ist er Mitglied im Vorstand des BDIZ EDI und aktives Mitglied der DGI, DGÄZ, DGOI, der EAO und der AO.

Kontakt
Dr. Detlef Hildebrand
Dentalforum Berlin
Westhafenstraße 1
13353 Berlin-Tiergarten
Tel. +49 30 3989880
hildebrand@dentalforum-berlin.de
www.dentalforum-berlin.de
www.zahnarztpraxis-hildebrand.de
Literaturliste
www.teamwork-media.de/literatur
